健康コラム
健康コラム
大腸がんとその検査方法
はじめに
最新の統計によれば年間5万人を超える方が大腸がんで亡くなっています。その死亡者数は胃がんを抜き、1位の肺がんに次ぐ2位となりました。大腸がんは死亡者数、罹患者数ともに年々増加しており今後もさらに増えることが予想されています。大腸がんは40歳代から増えはじめ、高齢になるほど増加していきます。
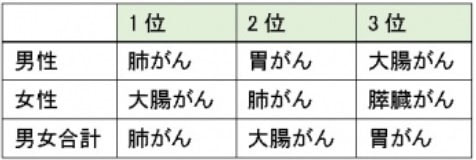
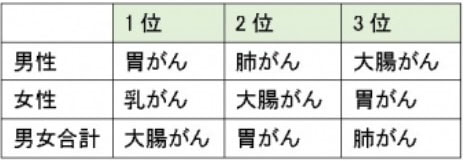
出典:国立がん研究センターがん情報サービス「がん登録・統計」
大腸がんのリスク要因
大腸がんの発生には生活習慣が影響していると考えられています。リスクを高める可能性がある要因としては喫煙、糖尿病、赤肉/加工肉、飲酒、肥満とする報告があります。一方、リスクを減らす可能性がある要因としては食物繊維や運動との報告があります。
大腸がんの発生経路
一般的な大腸がんは大きく分けて2つの発生経路があり、多くは①の経路で発生します。
①ポリープががん化して発生するもの
②正常な粘膜にいきなりがんが発生するもの
大腸ポリープにはいくつか種類がありますが、最も多いのは「腺腫」と呼ばれる腫瘍が成長する過程で大腸がんとなっていく経路です。「腺腫」は大腸がんになるポテンシャルをもつ「前がん病変」であり、大きくなるほどがんの頻度が高くなります。この「前がん病変」を摘除することで将来的な大腸がんの発生を予防する効果が期待できます。
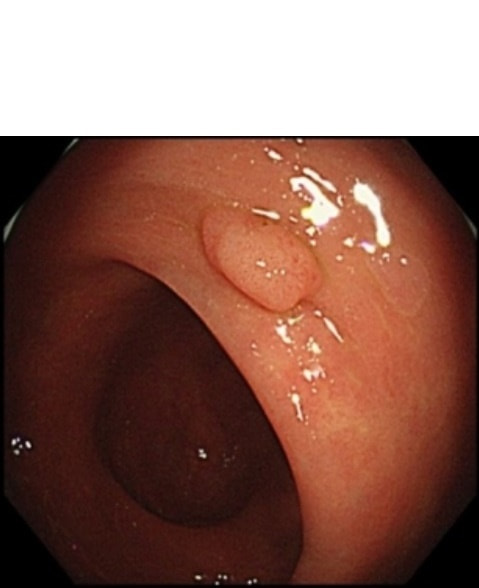
腺腫の例 腺腫 -
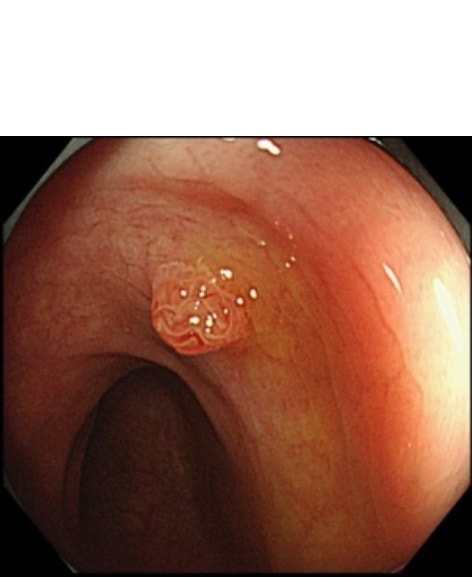
腺腫の例 鋸歯状腺腫
大腸がんの検査方法
大腸がんを見つけるための検査方法としては①便潜血検査、②大腸内視鏡検査、③注腸X線検査、④大腸カプセル内視鏡検査、⑤CTコロノグラフィーがあります。
便潜血検査は主に自治体や職場の健診で行う大腸がん検診で、当センターの基本検診にも含まれています。安価、安全、簡便な検査方法で、毎年継続して受けることで大腸がん死亡率が減少することがわかっています。便潜血検査で陽性となった場合は大腸内視鏡などの精密検査が必要です。
大腸内視鏡検査は人間ドックなどの任意型検診や、便潜血陽性者の精密検査として実施されています。大腸がんに対する大腸内視鏡検査の感度(がんを見落とさない確率)は95%以上※であり、便潜血検査では陽性とならないような初期のがんや小さなポリープ(腺腫)の診断にも優れているといえるでしょう。また、気になる病変があった場合は生検(組織検査)を行うことでどのような性質の病変であるのか診断することができます。検査前に下剤を飲んで大腸を空っぽにする必要があります。
注腸X線検査は肛門からバリウムを流し込んで大腸を観察します。異常があった場合は精密検査が必要となります。注腸検査はX線検査なので被ばくを伴い、また、大腸内視鏡と同様に検査前に下剤で腸の中を空っぽにする必要があります。近年、大腸内視鏡検査の普及とともに検診として行われることは少なくなってきています。
大腸カプセル内視鏡検査は約3㎝のカプセルを飲み、腸の蠕動運動を利用して腸の中を進みながら大腸を撮影する検査です。大腸内視鏡と違い、「恥ずかしい」「怖い」といった精神的な負担は感じにくいかもしれません。ただし、検査前後で飲む下剤の量が多いこと、病変が小さかったり大きすぎたりすると映し出しにくいこと、検査費用が高いことが難点です。
CTコロノグラフィーは肛門から空気を注入して大腸を拡張させた状態でCT撮影をし、画像処理によってあたかも内視鏡画像のように画像を再構成する方法です。下剤を飲んで腸を空っぽにする必要があります。撮影は仰向けとうつ伏せ、2方向で行います。CT撮影なので被ばくを伴います。異常があった場合は大腸内視鏡検査などの精密検査が必要です。
※出典:有効性評価に基づく大腸がん検診ガイドライン
最後に
大腸がんは粘膜にとどまっているうちであればほぼ根治が可能な病気です。予防医学センターでは、基本検診で便潜血検査が含まれていますが、さらにオプション検査として、大腸内視鏡検診を実施しています。鎮静剤をご希望の方には適切な量の麻酔を使用することで、よりリラックスした状態で検査を受けて頂くことができます。40歳を過ぎたら大腸がん検診を受けましょう。実際の大腸内視鏡検査方法については次の機会に詳しく解説します。
(瀧澤初)

